Dor no pescoço é um sinal de alerta. Talvez seja apenas esforço excessivo e você deva apenas relaxar e descontrair. Mas e se a dor estiver associada à osteocondrose da coluna cervical? É importante prestar muita atenção aos sintomas e ao tratamento, pois as complicações podem afetar o órgão mais importante – o cérebro.
O que é osteocondrose cervical
A osteocondrose da coluna cervical é uma doença degenerativa do sistema osteocondral do corpo. Isso leva à destruição dos discos intervertebrais cervicais, ao crescimento do tecido ósseo das vértebras e à formação de protuberâncias em suas superfícies.
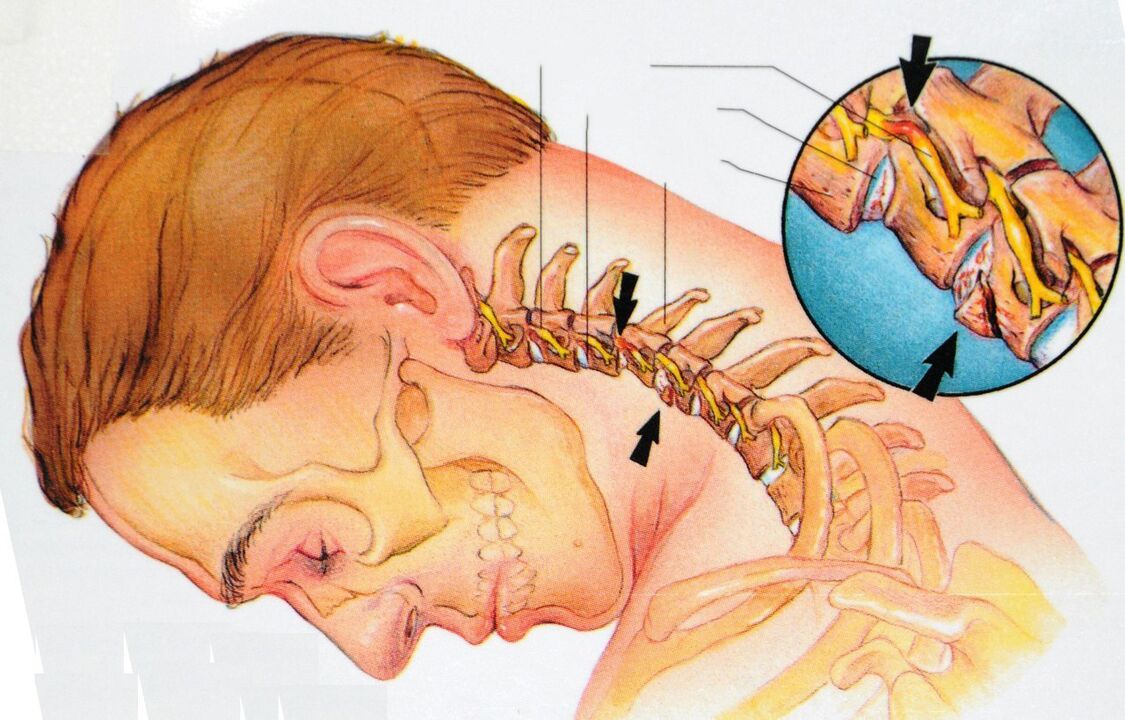
Osteocondrose da coluna cervical
A coluna cervical consiste em sete vértebras, a primeira das quais se articula com o crânio. A unidade anatômica e funcional da coluna vertebral é o segmento de movimento espinhal. Este é um complexo articular devido ao qual a coluna vertebral se move. O complexo consiste em duas vértebras, um disco intervertebral, as superfícies articulares das vértebras (facetas), nervos, ligamentos e músculos.
A osteocondrose começa com danos ao disco intervertebral e afeta todos os tecidos circundantes. Com o tempo, o processo leva à perturbação da biomecânica da coluna como um todo. Com o desenvolvimento da osteocondrose, podem ocorrer hérnias de disco intervertebrais e compressão de raízes nervosas e vasos sanguíneos.
Os processos patológicos no disco intervertebral passam por quatro estágios: desnutrição, enfraquecimento dos ligamentos, lesão do disco e compressão dos nervos.
Estágio 1. As condições nutricionais e metabólicas do disco intervertebral são perturbadas. Devido à sua estrutura, os discos são alimentados apenas em movimento. Se não estiver lá, começam as alterações degenerativas no tecido: o disco morre de fome e desidrata. A perda de água faz com que o disco intervertebral não consiga desempenhar funções de absorção de choque. A carga no anel fibroso aumenta, rachaduras e rasgos aparecem nele. Neste ponto, uma pequena dor pode aparecer.
Estágio 2. No segundo estágio, o aparelho ligamentar do segmento motor da coluna vertebral está enfraquecido. A conexão torna-se patologicamente móvel. O processo patológico no disco piora, começa a hérnia (prolapso) - vazamento do núcleo pulposo através de fissuras no anel fibroso. A dor se torna periódica.
Etapa 3. Em seguida, o disco intervertebral fica permanentemente danificado. O núcleo pulposo do disco se estende além do anel fibroso. A hérnia resultante pode afetar as raízes nervosas. Um processo inflamatório se desenvolve. Isto se manifesta por uma exacerbação da dor, a chamada síndrome radicular.
Estágio 4. No quarto estágio, a lesão atinge os tecidos próximos. É possível a compressão da artéria radicular, o que leva ao fornecimento insuficiente de sangue à medula espinhal. Como resultado, uma parte da coluna pode ficar completamente imobilizada.
 Estágios da osteocondrose cervical
Estágios da osteocondrose cervicalPrimeiros sinais e principais sintomas
No início do desenvolvimento da osteocondrose da coluna cervical surgem desconforto, limitação de movimentos e dores na região do pescoço. Muitas vezes isso não recebe importância.
Com o tempo, a dor se intensifica, torna-se dolorida, ardente, dor de cabeça, pescoço, omoplatas, ombros doem - talvez isso esteja desenvolvendo síndrome da artéria vertebral. A artéria fica comprimida ou com espasmo e o fluxo sanguíneo é interrompido.
Nos estágios 1–2 da osteocondrose cervical, surgem frequentemente problemas oftalmológicos associados ao espasmo nos vasos. Escurecimento dos olhos, cintilação, aparecimento de “moscas volantes”, manchas coloridas diante dos olhos - todos estes são sintomas de osteocondrose.
Os sintomas mais comuns da osteocondrose cervical:
- Enxaquecas, tonturas, náuseas e tosse.
- Deficiência auditiva, dor no ouvido, rosto.
- Distúrbios motores nos braços e pernas. A sensibilidade da pele do couro cabeludo pode desaparecer.
- Dor na mão. Se uma raiz nervosa for comprimida, toda a área para a qual ela envia impulsos pode doer ou “cair”.
Além dos sintomas acima, podem ser identificadas três síndromes dolorosas principais que acompanham a osteocondrose da coluna cervical. Uma síndrome é todo um complexo de sintomas. Determinar a principal síndrome dolorosa é importante, uma vez que todo o regime de tratamento se baseia na eliminação da dor. Mas é impossível eliminá-lo sem conhecer a sua origem.
Síndrome miofascial - dor nos músculos esqueléticos e fáscia adjacente. O distúrbio está associado à sobrecarga, que causa espasmo, hipertonicidade e nódulos dolorosos dentro do músculo (pontos-gatilho).
Síndrome radicular - dor causada pela compressão prolongada das raízes nervosas espinhais. O processo de formação de hérnia na osteocondrose espinhal leva à compressão das fibras nervosas e a uma reação inflamatória subsequente. A dor se espalha ao longo do nervo.
Síndrome facetária - dor nas articulações vertebrais. As vértebras da segunda cervical possuem processos articulares que são conectados entre si por articulações facetárias. Na osteocondrose, os discos intervertebrais são destruídos, sua altura diminui, o que faz com que as cápsulas articulares das articulações facetárias estejam em constante tensão. Isso causa dor. Além disso, a dor aumenta no final do dia, especialmente com posturas forçadas prolongadas.
Causas da osteocondrose na coluna cervical
Uma das principais causas da osteocondrose é a inadaptabilidade evolutiva da coluna vertebral a altas cargas verticais. Os ancestrais humanos andavam sobre quatro patas, como outros mamíferos. Não sofriam de osteocondrose, pois na posição horizontal do corpo a pressão intradiscal é duas vezes menor do que na posição vertical. Pelos padrões da evolução, a transição para a postura ereta ocorreu não há muito tempo e a coluna simplesmente não teve tempo de se adaptar à alta carga vertical. Assim, junto com a caminhada ereta, a pessoa também adquiria doenças do sistema musculoesquelético.
A estrutura do pescoço humano torna-o ainda mais vulnerável. A região cervical humana consiste em sete pequenas vértebras móveis, que se articulam entre si como uma pirâmide infantil. Esta estrutura dificilmente pode ser chamada de estável fora de um estado de repouso. Além disso, a estrutura muscular nesta área é fraca e as cargas podem ser altas - tudo isso torna o pescoço vulnerável. Qualquer lesão está repleta de consequências. Mesmo que o dano tenha ocorrido em outra parte da coluna, a redistribuição da carga pode ser a causa da osteocondrose.
Outro fator é o envelhecimento. A formação do esqueleto e do tecido cartilaginoso se completa aos 21 anos e, a partir daí, inicia-se o processo irreversível de envelhecimento (degeneração). A nutrição do tecido cartilaginoso é realizada apenas por difusão e, se o disco intervertebral não receber nutrientes suficientes, começa a deteriorar-se gradativamente.
Além disso, o desenvolvimento da osteocondrose cervical é promovido por:
- Doenças autoimunes. Eles envolvem as próprias células do corpo no processo patológico de destruição do tecido cartilaginoso.
- Infecções, desequilíbrio hormonal, metabolismo lento - todos esses distúrbios circulatórios também podem servir como fatores no desenvolvimento da osteocondrose.
- Estilo de vida sedentário, condições de trabalho em que a pessoa passa a maior parte do tempo em posição estática forçada.
- Cargas elevadas que levam a lesões podem causar compressão.
- Defeitos genéticos associados à fraqueza do sistema músculo-esquelético e inferioridade do tecido cartilaginoso.
O canal espinhal na coluna cervical é muito estreito, portanto, cargas elevadas, qualquer distúrbio ou lesão podem levar à compressão da medula espinhal. E isso é muito perigoso.
Além disso, um grande número de terminações nervosas e vasos sanguíneos passam por esta área. Se o sangue parar de fluir para o cérebro no volume adequado, poderá ocorrer um acidente vascular cerebral.
Diagnóstico
Durante o diagnóstico inicial de osteocondrose cervical, o médico coleta o histórico médico do paciente. Ele descobre o que dói e como, com que intensidade, durante o exercício ou em repouso, a que horas do dia dói mais, se houve lesões na coluna cervical.
Durante um exame do pescoço, o médico apalpa as vértebras e músculos cervicais, os gânglios linfáticos; avalia a amplitude de movimento, exclui ou confirma a síndrome radicular.
Depois disso, para excluir doenças autoimunes, são prescritos diagnósticos laboratoriais: hemograma geral, VHS, fator reumatóide, antígeno HLA B27.
O papel principal no diagnóstico é desempenhado pela radiografia, tomografia computadorizada e ressonância magnética.
Radiografia ajuda a avaliar o estado das estruturas ósseas; tecidos moles e cartilagem não são exibidos nas imagens. Para visualizar essas estruturas, é injetado um agente de contraste: angiografia, discografia, mielografia.
Tomografia computadorizada (TC). Este método também utiliza o princípio da radiografia, mas com a ajuda do processamento computacional é possível obter uma série de imagens de cortes longitudinais e transversais nos quais podem ser visualizados tecidos ósseos e cartilaginosos.
Ressonância magnética (MRI). É o “padrão ouro” no diagnóstico de patologias, incluindo cartilagens e tecidos moles. A ressonância magnética fornece informações não apenas sobre a estrutura dos órgãos e tecidos, mas também sobre o seu funcionamento. No caso da osteocondrose, uma complicação frequente é a hérnia da coluna vertebral. A ressonância magnética permite diagnosticar o processo de formação de hérnia nos estágios iniciais.
Tratamento
O tratamento da osteocondrose da coluna cervical se resume a métodos conservadores. Primeiro, a síndrome da dor é aliviada e, em seguida, vários procedimentos são prescritos. Mas nos casos mais extremos, quando a dor não passa por mais de três meses e os medicamentos não ajudam, a cirurgia é a única opção.Métodos de tratamento não cirúrgico
A osteocondrose afeta o sistema osteocondrose há muitos anos, portanto o tratamento levará tempo. Você precisa ser paciente. Objetivos do tratamento conservador:- Elimine a dor.
- Aliviar a inflamação.
- Restaure as funções das raízes espinhais.
- Fortalecer o espartilho muscular e os ligamentos.
O tratamento conservador inclui terapia medicamentosa e fisioterapia. Os medicamentos ajudam a aliviar a dor durante uma exacerbação e a fisioterapia ajuda a iniciar os processos de autocura do corpo.
Durante a dor intensa com síndrome radicular, são realizados os chamados “bloqueios”: o medicamento é administrado próximo à raiz nervosa espinhal inflamada.
O tratamento fisioterapêutico baseia-se em fatores físicos naturais e recriados artificialmente: frio, calor, corrente elétrica, radiação magnética, laser e outros. Para recriá-los, são utilizados dispositivos especiais, dispositivos e técnicas manuais.
Terapia a laser — ativação biológica dos processos de regeneração do disco intervertebral. O corpo começa a se curar.
Terapia plasmática (terapia PRP) - injeções de plasma isolado do sangue do paciente. O plasma é rico em plaquetas, fatores de crescimento e hormônios. Após as injeções, a imunidade local aumenta e os processos de regeneração são iniciados.
Acupuntura - estimulação de terminações nervosas com agulhas especiais. Melhora o metabolismo nas áreas afetadas, alivia a dor.
Terapia por ondas de choque - exposição a ondas de alta frequência. Permite iniciar processos naturais de recuperação.
Cinesioterapia - terapia do movimento. Pode ser ativo (fisioterapia) e passivo (massagem, tração). A terapia por exercícios fortalece os músculos das costas, a tração alivia a tensão e a dor. Selecionado levando em consideração as características individuais do paciente.
Terapia manual e massagem - impacto nos tecidos moles e articulações para restaurar o equilíbrio do corpo e sincronizar processos. Restaure a mobilidade e elimine a dor.
Gravando - colar adesivos especiais na pele em locais onde é necessário influenciar o estiramento muscular e os receptores de compressão. Pode relaxar e melhorar o tom.
Durante os períodos de dor aguda, recomenda-se que o paciente use bandagens e coleiras especiais ao redor do pescoço para aliviar a carga na coluna.
O efeito positivo do tratamento conservador é alcançado em 2–3 meses. Se não houver resultado, recomenda-se que o paciente seja submetido a uma cirurgia.
Métodos cirúrgicos para tratamento da osteocondrose
A cirurgia no caso da osteocondrose cervical é uma medida extrema que requer indicações especiais. A cirurgia é recomendada se:- A dor não pode ser aliviada por tratamento terapêutico por mais de 3 meses.
- Existe uma hérnia de disco.
- Perda de sensibilidade no membro
A reabilitação pós-operatória também leva tempo e pode incluir tratamento terapêutico.
A osteocondrose cervical é uma doença degenerativa complexa. Não pode ser deixado sem tratamento. Tais distúrbios graves no sistema músculo-esquelético podem levar à incapacidade. A dor no pescoço pode se tornar crônica e a osteocondrose pode se espalhar para várias partes da coluna. A prevenção oportuna pode prevenir o desenvolvimento desta doença.
Prevenção
Para manter a coluna cervical saudável, é necessária atividade física diária. A nutrição dos discos intervertebrais ocorre durante o movimento, por isso é extremamente necessária. É importante que as cargas sejam ótimas e regulares.
Se o trabalho envolver estar constantemente em posição estática, é necessário um aquecimento periódico. E em casa, depois de um dia de trabalho, você pode deitar-se um pouco de costas sobre uma superfície plana, colocando uma almofada sob o pescoço. Este método ajudará a restaurar a curva cervical da coluna e a aliviar a tensão muscular.
Na prevenção da osteocondrose cervical, é importante a postura correta durante o sono. Se uma pessoa se levanta de manhã com dores no pescoço, significa que os músculos não tiveram tempo para descansar e se recuperar. Um travesseiro ortopédico, selecionado individualmente por 3 a 5 anos, ajudará aqui.































